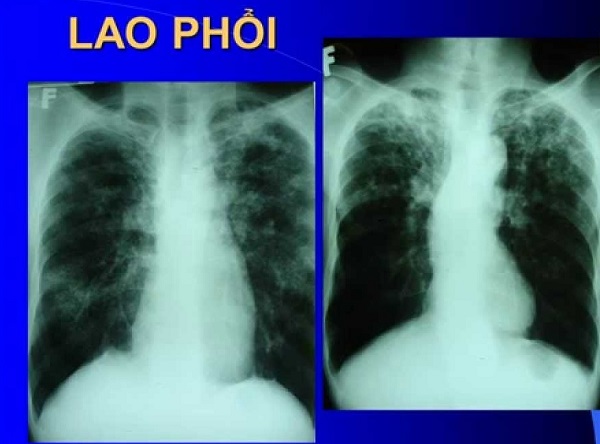
Hội chứng suy hô hấp cấp ARDS nguyên nhân của hô hấp cấp và suy đa cơ quan. Theo thống kê, ARDS gây tử vong 40% trong tổng số 200.000 bệnh nhân nặng ở Hoa Kỳ. Vậy ARDS là gì? Nguyên nhân, triệu chứng và phác đồ điều trị suy hô hấp cấp như thế nào?
Hội chứng suy hô hấp cấp ARDS là gì?
ARDS là viết tắt của Acute Respiratory Distress Syndrome. Đây là hội chứng suy hô hấp cấp là nguyên nhân hàng đầu của hô hấp cấp và suy đa cơ quan. Rối loạn lâm sàng có thể gây ARDS gồm:
- Viêm phổi
- Bệnh phổi
- Hít dịch dạ dày
- Nhiễm trùng huyết
- Chấn thương nặng

Hội chứng suy hô hấp cấp ARDS đe dọa tính mạng của người bệnh do các phế nang trong phổi bị viêm. Bệnh gây ra sự tích tụ dịch trong những túi khí. Từ đó ngăn chặn oxy vào máu và những phần còn lại của cơ thể. Chính điều này có thể gây suy hô hấp cấp và gây tử vong.
ARDS về mặt sinh lý được đặc trưng bởi:
- Thiếu oxy động mạch nghiêm trọng
- Phù phổi tăng tính thấm
- Giảm thải carbon dioxide
Để điều trị ARDS cần phải thông khí cơ học, dự phòng huyết khối tĩnh mạch và tì đè, giới hạn khối lượng dịch, hỗ trợ dinh dưỡng kết hợp điều trị bệnh lý cơ bản.
Biện pháp thở máy bảo vệ phổi ở thể tích khí lưu thông thấp đã cải thiện đáng kể tỷ lệ tử vong ở người mắc hội chứng ARDS. Hầu hết người bệnh sống sau ARDS hồi phục chức năng phổi bình thường. Tuy nhiên, một số ít người bệnh bị sang chấn tâm lý và trầm cảm.
Suy hô hấp cấp là tình trạng giảm cấp tính chức năng trao đổi khí của phổi và chức năng thông khí của bộ máy hô hấp. Đây là bệnh lý hàng đầu chiếm 60 – 70% số người bệnh phải nằm ở các khoa Hồi sức. Trường hợp nguy kịch thì phải được xử lý cấp cứu ngay lập tức tại chỗ.
Suy hô hấp cấp được phân chia thành 3 nhóm:
- Do tăng CO2 trong máu: PaCO2 > 50mmHg
- Do giảm oxy máu: PaO2 < 60mmHg thở ở khí phòng
- Thể hỗn hợp cả tăng PaCO2 và giảm PaO2

Các nguyên nhân gây suy hô hấp cấp
ARDS tổn thương phổi lan tỏa do nhiều nguyên nhân gây ra, 80% là do:
- Viêm phổi do vi khuẩn, nhiễm khuẩn huyết nặng 40 – 50%.
- Truyền dịch quá nhiều
- Dùng thuốc quá liều
- Chấn thương
- Hít dịch dạ dày
Những nguyên nhân ngoại khoa thường gặp gây ARDS thường là
- Dập phổi
- Chấn thương ngực
- Gãy nhiều xương
- Đuối nước, bỏng nặng, hít phải hóa chất độc hại, viêm tụy cấp, chấn thương đầu là nguyên nhân hiếm gặp.
Các yếu tố khác liên quan đến sự phát triển của ARDS gồm:
- Tuổi tác: Lớn tuổi
- Toan máu
- Nghiện rượu
- Mức độ nặng của bệnh
Chẩn đoán suy hô hấp cấp
Chẩn đoán xác định
Không có triệu chứng lâm sàng và xét nghiệm đặc hiệu, chẩn đoán chỉ dựa vào những yếu tố sau:
- Xuất hiện những yếu tố nguy cơ và hoàn cảnh xuất hiện triệu chứng
- Khó thở tăng nhanh, tím đầu chi và môi
- X-quang ngực thấy tổn thương phế nang lan tỏa hai bên và tiến triển nặng dần
- Đáp ứng kém với phương pháp oxy liệu pháp
- Khí máu động mạch: Giảm oxy máu, PaO2/FiO2 ≤ 300 mmHg với PEEP ≥ 5 cmH2O

Chẩn đoán phân biệt
Triệu chứng của hội chứng suy hô hấp cấp ARDS không đặc hiệu nên cần chú ý phân biệt với những bệnh hô hấp khác, nhiễm độc, nhiễm trùng, tim mạch. Cần khám thực thể tập trung vào tim mạch và hệ hô hấp để thu hẹp chẩn đoán phân biệt và xác định quá trình điều trị tối ưu nhất.
-
Phù phổi cấp do tim
-
Các nguyên nhân khác của phù phổi cấp:
-
Hẹp động mạch thận
-
Thuốc (naloxone,….)
-
Chấn thương đầu
-
Bệnh tắc tĩnh mạch phổi (Pulmonary veno-occlusive diseases)
-
Viêm mạch máu phổi
-
Biểu hiện cấp tính của bệnh phổi mô kẽ vô căn
-
Viêm phổi quá mẫn cấp tính
-
Viêm phổi tăng bạch cầu ái toan cấp tính
Triệu chứng lâm sàng của suy hô hấp cấp
Bệnh suy hô hấp cấp có những triệu chứng lâm sàng dễ dàng nhận biết sau:
Khó thở
Nguyên nhân do thiếu oxy máu kèm theo là tăng hoặc không tăng PaCO2 gây khó thở.
Nhịp thở:
- Tăng > 25 CK/phút, kèm theo co kéo cơ hô hấp phụ như viêm phế quản phổi.
- Giảm < 12 CK/phút, không có co kéo cơ hô hấp bởi trung ương nhơ trong ngộ độc barbituric.
Phải chỉ định thở máy ngay lập tức vì nhịp thở sẽ chậm dần.
Biên độ hô hấp:
- Tăng trong hội chứng ARDS và tắc mạch phổi
- Giảm viêm phế quản phổi, bại liệt, rắn hổ mang cắn và hội chứng Guillai – Barre.
Xanh tái tím
- Xảy ra ở đầu chi và môi khi Hb khử > 5g/100ml, SaO2 < 85g/l. Các đầu chi vẫn còn nóng.
- Không xảy ra tình trạng xanh tím tái nếu thiếu máu.
- Không có xanh tím tái mà đỏ tía và vã mồ hôi nếu PaCO2 tăng nhiều như trong đợt cấp của bệnh viêm phế quản mãn tính. Kèm theo đó là ngón tay dùi đục.
Rối loạn tim mạch
- Nhịp tim: Nhanh, rung thất thường là biểu hiện triệu chứng cuối cùng.
- Huyết áp tăng giảm thất thường: Giai đoạn đầu tăng cao, giai đoạn sau giảm dần. Cần phải có biện pháp can thiệp ngay như đặt ống nội khí quản, bóp bóng, thở máy, hút đờm.
- Ngừng tim do tăng PaCO2 quá mức hoặc thiếu oxy trầm trọng. Khi đó cần phải cấp cứu ngay lập tức. Người bệnh có thể hồi phục nhanh chóng nếu được can thiệp xử lý trước 5 phút.
Rối loạn thần kinh, ý thức
- 1/5 số oxy trong cơ thể do não tiêu thụ. Do đó, suy hô hấp cấp sẽ khiến não phải chịu hậu quả sớm nhất do tăng CO2 và thiếu oxy máu.
- Rối loạn thần kinh: Lẫn lộn, giãy dụa và mất phản xạ ở gân xương.
- Rối loạn ý thức: Lờ đờ, li bì và hôn mê.

Khám phổi
Suy hô hấp cấp do ngộ độc, thần kinh sẽ thấy rên ẩm, đôi khi sẽ thấy xẹp phổi.
Liệt hô hấp:
- Cơ gian sườn: Lồng ngực bị xẹp khi thở và cơ hoành thì vẫn di động được như bình thường.
- Màn hầu: Gây mất phản xạ nuốt, ứ đọng đờm rãi, rất dễ hít phải dịch vị và đờm rãi.
- Liệt hô hấp dễ dẫn đến xẹp phổi. Khi đó, bác sĩ sẽ chỉ định mở khí quản và thở máy.
- Viêm phế quản phổi ở vùng sau phổi thường gặp ở những người bệnh suy hô hấp cấp phải nằm lâu, không được thay đổi và dẫn lưu tư thế. Chiếm từ 15 – 15% số bệnh nhân thông khí nhân tạo kéo dài.
- Tràn khí màng phổi rất dễ nhận biết ở giai đoạn đầu nhưng lại dễ bị sót khi người bệnh đang thở máy. Bệnh thường xảy ra trong quá trình thở máy hay sau khi đặt catheter dưới đòn.
Phác đồ điều trị suy hô hấp cấp
Nguyên tắc xử trí
Cần điều trị suy hô hấp cấp kết hợp với việc điều trị nguyên nhân gây suy hô hấp.
Xử trí ban đầu, vận chuyển cấp cứu
- Phải nhanh chóng xác định chẩn đoán được suy hô hấp cấp.
- Đánh giá nhanh và chính xác nguyên nhân gây suy hô hấp cấp để can thiệp ngay. Bao gồm:
- Tràn khí màng phổi áp lực: Chọc kim lớn vào khoang liên sườn hai đường giữa đòn ngay lập tức. Vận chuyển người bệnh đến bệnh viện để được dẫn lưu màng phổi và hút dẫn lưu khí màng phổi.
- Dị vật ở đường thở: Thực hiện thủ thuật Heimlich để tống dị vật ra ngoài.
- Liệt hô hấp, ngừng thở: Bóp bóng ambu rồi vận chuyển người bệnh đến bệnh viện để được đặt ống nội khí quản thông khí nhân tạo.
- Hướng dẫn xử trí ban đầu suy hô hấp cấp
- Thông tắc đường thở: Hút đờm dãi, lấy dị vật
- Nằm nghiêng nếu có nguy cơ bị sặc
- Canuyn Grudel hay Mayo để chống tụt lưỡi
- Cổ ưỡn bằng những cách: Đẩy trán nâng hàm, nâng cằm
- Đặt nội khí quản bóp bóng có oxy
- Bóp bóng mặt nạ có oxy để thông khí
- Đặt đường truyền tĩnh mạch ngoại biên.
- Đưa người bệnh đến trung tâm cấp cứu và hồi sức gần nhất.
Xử trí tại bệnh viện
Xử trí cấp cứu
Thực hiện các biện pháp sau:
- Nội soi phế quản rồi lấy dị vật ở đường thở
- Dùng ống lớn hút dẫn lưu khí màng phổi áp lực âm để mở màng phổi
- Chỉ định đặt nội khí quản khi:
- Bị tắc nghẽn đường hô hấp trên
- Giảm nhiều hoặc mất hẳn khả năng khạc đờm
- Mất phản xạ bảo vệ đường thở
- Không đáp ứng thở oxy, thiếu oxy máu nặng
- Thông khí nhân tạo xâm nhập
- Kiểm soát thông khí. Những trường hợp cần hỗ trợ thông khí bao gồm:
- Không đáp ứng thở oxy, thiếu oxy máu nặng nề.
- Giảm thông khí: Toan hô hấp với chỉ số pH < 7,25. Nguy cơ giảm thông khí hay giảm thông khí tiến triển nặng: PaCO2 tăng và mệt hoặc liệt cơ hoành.
Oxy liệu pháp
Nguyên tắc
Cần phải bảo đảm oxy máu SpO2 > 90%.
Những công cụ thở
Mặt nạ oxy: Dụng cụ tạo dòng oxy thấp từ 5 – 10l/phút. Nồng độ oxy sẽ dao động từ 35 – 60%. Công cụ thở này phù hợp cho người bệnh suy hô hấp ở mức độ trung bình và nguyên nhân bị tổn thương màng phế nang mao mạch ALI/ARDS. Mặt nạ oxy khi sử dụng cần hết sức thận trọng cho người bệnh nôn do làm tăng nguy cơ hít chất nôn vào phổi.
Canuyn mũi: Dụng cụ tạo dòng oxy thấp 1 – 5l/phút. Nồng độ oxy dao động từ 24 – 48%. Thường được sử dụng cho người bệnh suy hô hấp trung bình, COPD hoặc nguyên nhân gây suy hô hấp không có hoặc shunt trong phổi thấp.
Mặt nạ không thở lại: Dụng cụ tạo dòng oxy thấp từ 8 – 15l/phút. Nồng độ oxy dao động mức cao từ 60 – 100%. Mặt nạ không thở lại thường được dùng cho người bệnh bị suy hô hấp cấp nặng, nguyên nhân do tổn thương nang mao mạch phù phổi, ALI/ARDS(phù phổi, ALI/ARDS. Sử dụng loại mặt nạ không thở lại thì cần phải thận trọng khi dùng cho người bệnh nôn do làm tăng nguy cơ hít chất nôn vào phổi.
Mặt nạ venturi: Dụng cụ tạo dòng oxy cao. Nồng độ oxy dao động từ 24 – 50%. Loại mặt nạ này được sử dụng cho những người bệnh cần nồng độ oxy chính xác.
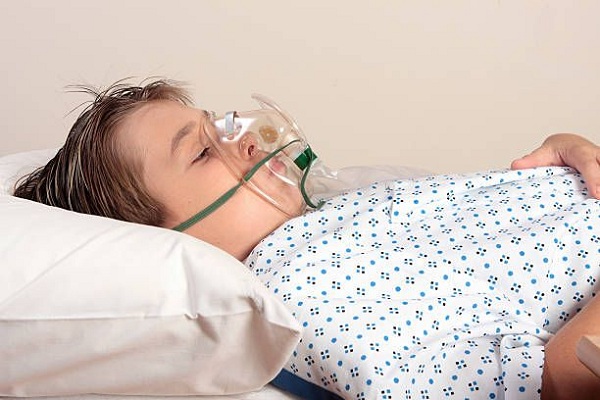
Thông khí đường thở
Thông khí nhân tạo không xâm nhập áp lực dương
Phương pháp này hỗ trợ thông khí cho người bệnh qua mặt nạ mũi hoặc mũi miệng.
Chỉ định dùng trong các trường hợp:
- Suy hô hấp do phù phổi cấp huyết động gây ra, hen phế quản, đợt cấp của COPD.
- Suy hô hấp nặng có triệu chứng mệt cơ gắng sức và tần số thở trên 30/phút.
- Oxy hóa máu kém đi, tỷ lệ PaO2/FiO2 < 200.
- Toan hô hấp cấp pH < 7,25 – 7,30.
Chống chỉ định dùng trong các trường hợp:
- Có quá nhiều đờm dãi
- Ngừng thở
- Không còn khả năng bảo vệ đường thở
- Huyết động không ổn định hay tụt huyết áp hoặc nhồi máu cơ tim không kiểm soát được
- Bệnh nhân không cho phép đặt mặt nạ hoặc không đảm bảo tình trạng kín khít của mặt nạ
- Người bệnh bị vật vã không hợp tác
Thông khí nhân tạo xâm nhập
Được chỉ định khi thông khí nhân tạo không xâm nhập thất bại hoặc có chống chỉ định.
Điều trị nguyên nhân
- Sử dụng các loại thuốc giãn phế quản: Kích thích beta 2- adrenergic, kháng cholinergic.
- Được chỉ định dùng các loại thuốc này cho trường hợp suy hô hấp do co thắt phế quản như hen phế quản, COPD.
- Ưu tiên sử dụng đường khí dung trước. Nếu người bệnh không đáp ứng điều trị thì chuyển sang truyền tĩnh mạch.
- Thuốc Corticoid: Được chỉ định dùng để điều trị những đợt cấp của bệnh COPD, hen phế quản.
- Kháng sinh: Có triệu chứng nhiễm trùng như đợt cấp tính COPD, viêm phổi có dấu hiệu nhiễm khuẩn.
- Thuốc lợi tiểu: Dùng trong trường hợp phù phổi cấp huyết động, quá tải thể tích, suy tim ứ huyết
- Thực hiện chọc dẫn lưu dịch, khí nếu có tràn dịch và tràn khí màng phổi.
- Thay huyết tương giúp loại bỏ kháng thể trong những bệnh tự miễn gây ra liệt hô hấp. Ví dụng như hội chứng Guillain – Barre, nhược cơ.
- Điều trị những nguyên nhân ngoại khoa
- Chèn ép tủy cổ: Thực hiện phẫu thuật giải chèn ép.
- Mảng sườn di động: Thở máy hoặc treo cố định để cố định xương sườn.
- Những nguyên nhân không phục hồi như xơ cứng cột bên teo cơ…
Tiên lượng và biến chứng suy hô hấp cấp
- Tiên lượng về suy hô hấp cấp phụ thuộc vào nguyên nhân gây bệnh.
- Bệnh suy hô hấp cấp có thể gây giảm oxy máu trơ hay tăng CO2 không đáp ứng điều trị.
Phòng ngừa hội chứng suy hô hấp cấp ARDS
Để phòng ngừa ARDS hiệu quả thì cần:
- Chữa trị các bệnh lý như tim mạch, COPD, dự phòng huyết khối tĩnh mạch sâu chi dưới triệt để.
- Tránh xa môi trường không khí ô nhiễm, hóa chất độc hại.
- Cần điều trị kháng sinh sớm nếu nghi ngờ bị viêm phổi do vi khuẩn. Hoặc nếu nghi ngờ viêm phổi do virus thì cần điều trị bằng thuốc kháng virus.
Hội chứng suy hô hấp cấp ARDS nguyên nhân hàng đầu gây suy hô hấp cấp, tỷ lệ tử vong cao, liên quan đến nhiều bệnh lý cả nội và ngoại khoa. Hiện nay vẫn chưa có một phương pháp chữa trị đặc hiệu nào. Tuy nhiên đã có nhiều tiến bộ trong điều trị ARDS bằng thông khí cơ học, hạn chế dịch và trị bệnh lý cơ bản.
Trên đây là giải đáp ARDS là gì, nguyên nhân, triệu chứng và phác đồ điều trị suy hô hấp cấp. Mong rằng những thông tin chia sẻ này giúp ích cho bạn đọc trong việc điều trị ARDS nói riêng và sức khỏe bản thân nói chung. Chúc bạn luôn khỏe mạnh!
>> XEM NGAY: Phổi có nước là gì, có lây không? Cách điều trị